:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/6MRXF6UCOIJKQFJW7AIBWI6Y5Y.jpg)
Si recién me recuperé de COVID, ¿cuánto tiempo debo esperar para la dosis de refuerzo?
La tercera inyección suma más protección contra la enfermedad grave. Qué hay que tener en cuenta según los científicos y las autoridades sanitarias de diversos países
-


Una mujer mató a tiros a tres niños y tres adultos en una escuela de EE.UU.
-


Entradas para el amistoso de Argentina en el Monumental: precios, cuándo salen y cómo comprar
-


Mirtha Legrand protagonizó la promo de House of the Dragon, la precuela de Game of Thrones
-
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/AFFENBKYSRG37BDS7V2NSMVIEI.jpg)
:quality(85)/cloudfront-us-east-1.images.arcpublishing.com/infobae/AFFENBKYSRG37BDS7V2NSMVIEI.jpg)
Empresario saudita se desplomó y murió en medio de un discurso en Egipto
Argentina
Logran un trasplante de hígado a un niño de 2 años con un órgano de un donante pediátrico a corazón parado


El procedimiento es inédito en Latinoamérica. Fue realizado en el Hospital Garrahan y el órgano provenía de un donante fallecido en asistolia, que es la pérdida total de la actividad cardíaca.
Un niño de dos años recibió un hígado proveniente de un donante fallecido en asistolia, que es la pérdida total de la actividad cardíaca, se trata de la primera intervención de este tipo en nuestro país y Latinoamérica y el trasplante fue realizado con éxito por médicos del Hospital Garrahan.
Esta operación se basa en la obtención de órganos para trasplante de un donante que presenta una condición irreversible tras un paro cardiorrespiratorio distinto de la muerte encefálica también contemplada en la Ley 27.447 de Trasplante de Órganos, Tejidos y Células que permite la donación de personas que presenten dicha condición, según informaron desde el mencionado centro de salud.
“Destacamos este hito de máxima relevancia que coloca al Garrahan como pionero en la implementación de las mejores y más modernas técnicas en materia de trasplante de órganos, permitiendo expandir la cantidad de donantes en una población tan necesitada como es la pediátrica”, dijo la presidenta del Consejo de Administración, Soraya El Kik y añadió: “Esperamos que sea el primero de muchos y que en el futuro podamos incluir el uso de corazón, pulmones e intestino de donantes en asistolia controlada como los principales centros del mundo”.
Cómo fue el procedimiento
El procedimiento, que consiste en la ablación del órgano tras la muerte del donante y el posterior implante en el receptor, requirió la coordinación de un equipo multidisciplinario que trabajó simultáneamente en los hospitales Garrahan y Posadas, bajo la coordinación y supervisión del INCUCAI.
El operativo se inició el viernes 29 de noviembre tras haber transcurrido el tiempo reglamentario desde que se detuvo el corazón y se definió la donación y ablación, en un trabajo en el que participaron cirujanos, perfusionistas y enfermeros del equipo de ablación hepática y de cirugía cardiovascular del Hospital Garrahan, además de intensivistas, instrumentadores y coordinadores del hospital donante.
El equipo, integrado por más de 50 personas, realizó una cirugía de ablación hepática y renal, colocando una bomba de circulación extracorpórea para reestablecer el flujo sanguíneo y evaluar la viabilidad de los órganos a ablacionar.
El paciente que recibió el órgano estaba internado en terapia intensiva del Hospital Garrahan desde el 20 noviembre, en un grave estado de salud y en lista de espera de emergencia nacional sin la posibilidad hasta entonces de acceder a un donante vivo relacionado. El implante de hígado concluyó con éxito a las 18:30 del viernes y el niño evoluciona favorablemente.
Donación en asistolia
Con el objetivo de incrementar la disponibilidad de órganos para brindarle respuesta a quienes esperan un trasplante y gracias al avance tecnológico, en Argentina se comenzó a desarrollar la donación en asistolia, que supone la posibilidad de obtener órganos para trasplante de donantes cuyo fallecimiento se produjo por el cese irreversible de las funciones circulatorias. La donación en asistolia permite incrementar el pool de donantes, a partir de la definición de donante a corazón parado, cuando los profesionales junto a la familia deciden que no hay posibilidades de vida.
En esta primera etapa, se desarrolla el protocolo de donantes en asistolia controlada, pacientes en los que se ha decidido el retiro de las medidas de soporte vital o adecuación del esfuerzo terapéutico. En este sentido, es importante destacar que el proceso de toma de decisiones respecto a adecuación terapéutica es competencia pura y exclusivamente del equipo de las unidades de cuidados intensivos en conjunto con las decisiones del paciente y/o la familia.
En la Argentina, la Ley 27.447 de Trasplante de Órganos, Tejidos y Células establece, en el artículo 36, la certificación de muerte mediante la determinación del cese irreversible de las funciones circulatorias o del cese irreversible de las funciones encefálicas, según sea el caso.
El Protocolo de Donación en Asistolia fue aprobado mediante la Resolución 327/2023 del INCUCAI, con la finalidad de implementar y normatizar en nuestro país el proceso de extracción de órganos luego del fallecimiento de una persona, certificado mediante la determinación del cese irreversible de la función circulatoria.
En la elaboración del Protocolo participaron la Sociedad Argentina de Trasplante (SAT), la Sociedad Argentina de Terapia Intensiva (SATI), y las Comisiones Asesoras de Trasplante renal y Trasplante Hepático del INCUCAI, efectuando cada una sus aportes en el ámbito de sus respectivas incumbencias.
Asimismo, la Comisión Federal de Trasplantes (COFETRA), integrada por los representantes de los organismos de procuración de órganos de todas las provincias bajo la coordinación del INCUCAI brindó el asesoramiento previsto, mientras que el Comité de Bioética del INCUCAI tomó la intervención de su competencia.
El Protocolo contempla la intervención y roles de los distintos actores del sistema de salud y cada hospital que participa del proceso de donación en asistolia, como así también la descripción de los pasos ordenados y sucesivos que deben cumplir para llevar adelante el mismo.
Argentina
Ingenieras argentinas crean un modelo de inteligencia artificial que acelera el diagnóstico del cáncer

Una investigación presentada como final de grado permite clasificar grupos de pacientes con cáncer de colon y endometrio y seleccionar el tratamiento adecuado de forma rápida y precisa.
Tres graduadas de la carrera de bioingeniería del Instituto Tecnológico de Buenos Aires (ITBA) crearon un modelo innovador de inteligencia artificial diseñado para la detección de biomarcadores en cáncer, con gran impacto en el ámbito de la medicina de precisión en Argentina..
El modelo está enfocado específicamente en predecir la inestabilidad microsatelital (IMS) en cáncer de colon y endometrio, y tiene el potencial de revolucionar el diagnóstico oncológico local, al permitir la elección del tratamiento óptimo de manera rápida y precisa.
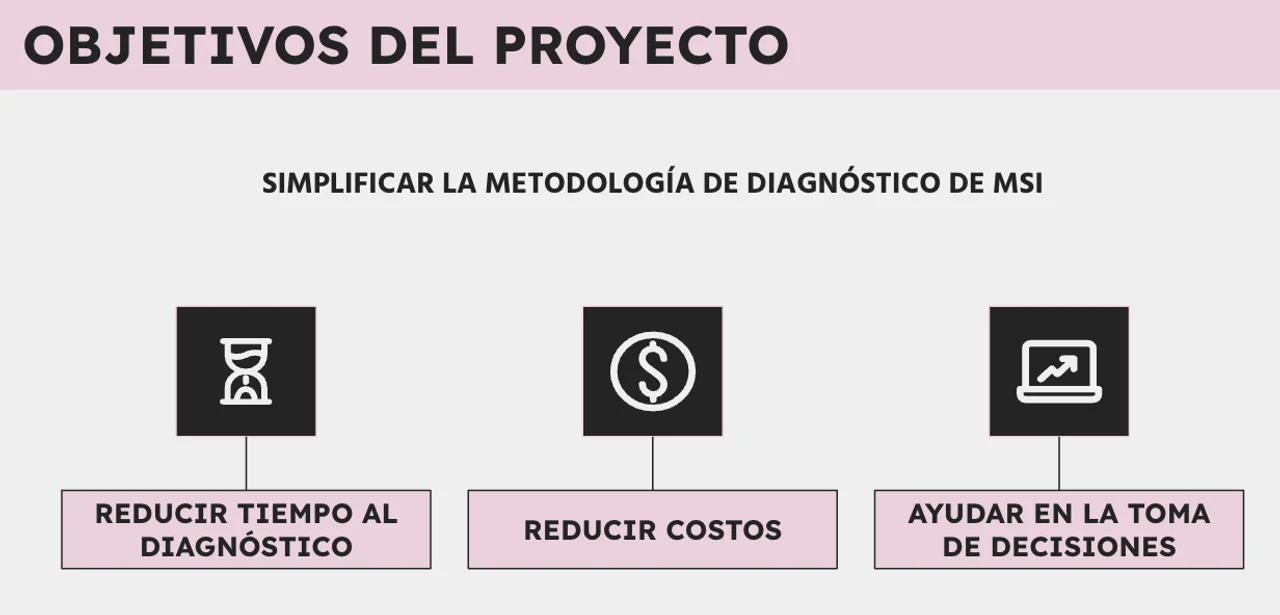
Constituye el trabajo final de carrera de Andrea Erbetti, Olivia Sanguinetti, Ana Gorodisch y Julieta Chirkes bajo la supervisión de la docente María Teresa Pombo.
A partir de la investigación, se constituyó en un equipo multidisciplinario que trabaja en la mejora de la arquitectura del modelo, juntamente con la incorporación de la bioingeniera Martina Belluomini, integrando las últimas tecnologías en la inteligencia artificial.
El objetivo es validarlo para su futura implementación en entornos clínicos.
Fue presentado en el congreso anual American Society of Clinical Oncology (ASCO) 2024 y publicado en el prestigioso Journal of Clinical Oncology, por lo que captó la atención de la comunidad científica.
El cáncer de colon es una de las principales causas de muerte por cáncer en Argentina y en el mundo.
Según la Organización Mundial de la Salud (OMS), en Argentina, el cáncer de colon y recto es el segundo tipo de cáncer más frecuente en ambos sexos, después del cáncer de mama en mujeres y el cáncer de próstata en hombres.
Por otro lado, según la OMS, el cáncer de endometrio es el sexto cáncer más frecuente en mujeres a nivel mundial, y es el tipo de cáncer ginecológico más común en mujeres, especialmente en aquellas que han pasado por la menopausia.
Si bien tiene un pronóstico favorable cuando se detecta de manera temprana, es importante destacar su creciente incidencia en la población femenina.aa.
La evaluación del avance
Los resultados de la herramienta creada fueron considerados muy buenos en cuanto a sensibilidad y precisión, su bajo costo y capacidad para realizar diagnósticos en cuestión de segundos.
Ofrecen un excelente método de tamizaje, que podría transformar el acceso a la medicina de precisión en Argentina.
Además de la búsqueda para mejorar la precisión del modelo, se estableció como prioridad la reducción de falsos negativos, lo que facilita la reducción de la carga de los laboratorios y evita pruebas innecesarias.

“Este proyecto no solo representa un avance tecnológico, sino también una oportunidad para mejorar la calidad de vida de muchas personas, que podrán acceder a un tratamiento preciso. Nuestro objetivo es llevar esta herramienta a todos los centros de salud que puedan necesitarla, para que cada paciente en todo nuestro país pueda recibir el tratamiento indicado desde su diagnóstico inicial”, destacaron las bioingenieras del ITBA.
Los estudiantes del Instituto Tecnológico Buenos Aires (ITBA) demostraron, con este avance, su compromiso con la innovación y el desarrollo de soluciones que puedan impactar positivamente en la sociedad, según consigna el comunicado distribuido por la institución.
Argentina
Avance Médico: Primera Curación de Diabetes Tipo 1 con Trasplante de Células Madre

Una paciente de 25 años con diabetes tipo 1 logró producir insulina después de recibir un trasplante de células madre reprogramadas extraídas de su propio cuerpo. Este avance, publicado en la revista Cell, representa un hito en el tratamiento de la diabetes tipo 1.
El trasplante consistió en:
– Células madre pluripotentes inducidas (iPS) reprogramadas a partir de células del paciente.
– Islotes pancreáticos generados a partir de estas células.
– Trasplante de 1,5 millones de islotes en los músculos abdominales.
Resultados:
– La paciente comenzó a producir insulina suficiente para vivir sin inyecciones externas después de 2,5 meses.
– Mantuvo niveles de glucosa en sangre estables durante más de un año.
Este enfoque podría ofrecer una alternativa a la insulina externa y revolucionar el tratamiento de la diabetes tipo 1. Sin embargo, se necesitan más estudios para confirmar la eficacia y seguridad a largo plazo.







